క్యాన్సర్ ముమ్మాటికీ మొండివ్యాధే! కానీ, ఆధునిక సాంకేతికత ఆ మహమ్మారి మెడలు వంచింది. తిరుగులేని వైద్య విధానాలు రుగ్మత దుష్ప్రభావాన్ని తగ్గించాయి. కృత్రిమ మేధ.. మరణ భయాన్ని దూరం చేస్తున్నది. శక్తిమంతమైన మందులు జీవితకాలాన్ని పెంచుతున్నాయి. మానవజాతిని ఓ పెనుముప్పు నుంచి రక్షిస్తున్న వైద్యులను, పరిశోధకులను అభినందించాల్సిన తరుణం ఇది. క్యాన్సర్పై తొలి విజయానికి సంకేతమిది.
క్యాన్సర్.. రోగి జీవితకాలాన్ని మింగేసే భయంకరమైన వ్యాధి. ప్రపంచ ఆరోగ్య సంస్థ గణాంకాల ప్రకారం.. గత ఐదేండ్లలో క్యాన్సర్ కేసులు 20 శాతం పెరిగాయి. మారుతున్న జీవనశైలి, భౌగోళిక పరిస్థితులు, రుగ్మత పట్ల అవగాహన లోపం.. తదితర కారణాల వల్ల క్యాన్సర్ రోగుల సంఖ్య రానున్నరోజుల్లో రెట్టింపు అయ్యే ప్రమాదం ఉందని నిపుణుల హెచ్చరిక. అయితే, మునుపటితో పోలిస్తే వైద్య విజ్ఞానం పెరిగింది. ఆధునిక చికిత్సా పద్ధతులు అందుబాటులోకి వచ్చాయి. వైద్య సాంకేతికత మెరుగులు దిద్దుకుంది. దీంతో, క్యాన్సర్ను సమర్థంగా నియంత్రించగలుగుతున్నాం. వ్యాధిని సకాలంలో గుర్తించి, సరైన చికిత్స అందిస్తే పరిపూర్ణ స్వస్థత అసాధ్యమేం కాదిప్పుడు. క్యాన్సర్ పరీక్షలలో వచ్చిన ఆధునిక పద్ధతులు, నిర్ధారణ యంత్రాలు, చికిత్సా విధానాల గురించి.. ప్రజల్లో అవగాహన పెరగాల్సిన సమయం వచ్చింది.
కృత్రిమ మేధ..
క్యాన్సర్ నిర్ధారణ, చికిత్సలో.. అధునాతన సాంకేతిక పరిజ్ఞానంతో అనుసంధానమైన ఆర్టిఫీషియల్ ఇంటెలిజెన్స్ అందుబాటులోకి వచ్చింది. డిజిటల్ పెట్-ఎంఆర్, డిజిటల్ పెట్-సీటీ తదితర వైద్య పరికరాలకు కృత్రిమమేధను జోడిస్తున్నారు. పెట్-ఎంఆర్ దేశంలోనే తొలిసారిగా మన దగ్గర లభిస్తున్నది. దీంతోపాటు, లిక్విడ్ బయాప్సి వంటి పద్ధతులు కూడా క్యాన్సర్ నిర్ధారణలో అండగా నిలుస్తున్నాయి. ఇక చికిత్సా పద్ధతుల విషయానికొస్తే ‘ఇథోస్’ మనకూ చేరువలోకి వచ్చింది. దీనికి ఆర్టిఫీషియల్ ఇంటెలిజెన్స్ ఆసరాగా నిలుస్తున్నది. సైబర్ నైఫ్, స్కాల్ప్ కూలింగ్ వంటి సరికొత్త పద్ధతులూ సాంత్వన కలిగిస్తున్నాయి.
డిజిటల్ పెట్-సీటీ
పెట్ సీటీ పదిహేనేండ్ల నుంచీ ఉంది. ఇప్పుడు అత్యాధునిక పరిజ్ఞానంతో కూడిన డిజిటల్ పెట్-సీటీ క్యాన్సర్ చికిత్సలో భాగమైంది. దీనిద్వారా, అతి సూక్ష్మమైన ట్యూమర్స్ను కూడా గుర్తించవచ్చు. కృత్రిమమేధ పుణ్యమాని.. ఏక కాలంలోనే సీటీ స్కాన్, పెట్ స్కాన్ పూర్తి చేస్తుంది. దీనివల్ల స్కాన్ చేసే సమయం తగ్గుతుంది. సాధారణ పెట్ సీటీ స్కాన్ చేయడానికి 10 నుంచి 12 నిమిషాల సమయం పడుతుంది. అదే, డిజిటల్ పెట్-సీటీ స్కాన్కు మూడంటే మూడు నిమిషాలు చాలు. దీనివల్ల రోగిపై రేడియేషన్ ప్రభావం అతి తక్కువగా ఉంటుంది.
సాధారణ పెట్ సీటీతో పోలిస్తే.. డిజిటల్ పెట్ సీటీలో రేడియేషన్ 65 శాతం తక్కువ. పిల్లల విషయంలో రేడియేషన్ డోస్ మరింత తగ్గించేందుకు ఈ సాంకేతికత ఎంతో ఉపయోగపడుతుంది. సాధారణ పెట్ సీటీ స్కాన్ చేయడానికి 10 నిమిషాల సమయం తీసుకోవడం వల్ల.. 10-12 మిల్లీ సీవర్ట్ ఆఫ్ ఎఫ్డీజీ పరిమాణంలో రేడియో యాక్టివ్ గ్లూకోజ్ ఇవ్వాల్సి ఉంటుంది. అదే డిజిటల్ పెట్ సీటీలో అయితే కేవలం 3 మిల్లీ సీవర్ట్ ఆఫ్ ఎఫ్డీజీ మోతాదుతో స్కాన్ పూర్తిచేయవచ్చు. దీంతో రోగికి వేగవంతంగాఉపశమనం లభిస్తుంది.
డిజిటల్ పెట్-ఎంఆర్
డిజిటల్ పెట్-ఎంఆర్ అనేది వైద్యరంగంలో విప్లవాత్మకమైన మార్పు. దీనివల్ల రోగిపై రేడియేషన్ ప్రభావం
నామమాత్రంగా ఉంటుంది. మెదడు, తల, మెడ ప్రాంతాలతోపాటు.. కాళ్లు, చేతుల్లో ఏర్పడే సాఫ్ట్ టిష్యూ ట్యూమర్స్, బోన్ ట్యూమర్స్, పెల్విస్.. అంటే పొట్ట కింది భాగంలో వచ్చే గర్భసంచి క్యాన్సర్స్, ఒవేరియన్ క్యాన్సర్స్, ప్రొస్టేట్ క్యాన్సర్స్, బ్లాడర్ క్యాన్సర్స్, రెక్టల్ క్యాన్సర్స్ను కచ్చితంగా గుర్తించవచ్చు. నిజానికి మూత్రపిండాలు, క్లోమగ్రంధి తదితర ప్రాంతాల్లో సీటీ స్కాన్ కంటే పెట్-ఎంఆర్ఐ స్కాన్ సమర్థంగా పని చేస్తుంది. ముఖ్యంగా మెదడులోని ట్యూమర్స్ విషయంలో వైద్యుడికి చాలా అనుమానాలు ఉంటాయి. సర్జరీ పూర్తయి, రేడియేషన్ ఇచ్చిన తరువాత కూడా.. కొందరు రోగుల్లో వ్యాధి తిరగబడుతుంది. ఆ మార్పును గుర్తించాలంటే సాధారణ ఎంఆర్ఐలో సాధ్యపడదు. సమస్య సాధారణంగా వచ్చిందా, రేడియేషన్ వల్ల వచ్చిందా అనే విషయంలోనూ వైద్యులకు అనేకానేక సందేహాలు ఉంటాయి. అలాంటి వాటిని డిజిటల్ పెట్ ఎంఆర్లో సులువుగా గుర్తించవచ్చు. అంతే కాకుండా, ఈ డిజిటల్ పెట్- ఎంఆర్ అనేది క్యాన్సర్ ఏ దశలో ఉందన్నది నిర్ధారించడంలోనూ సాయపడుతుంది.
సాధారణ ఎంఆర్ఐ చేయడానికి 45-60 నిమిషాల సమయం పడుతుంది. అక్కడ, మెటబాలిక్ యాక్టివిటీని తెలుసుకోవడమూ కష్టమే. అదే, డిజిటల్ పెట్-ఎంఆర్ను కేవలం 21 నిమిషాలలో పూర్తిచేయవచ్చు. దీనిద్వారా కచ్చితమైన మెటబాలిక్ యాక్టివిటీని తెలుసుకోవచ్చు. అంతేకాకుండా.. వ్యాధి ఏ స్టేజిలో ఉంది, ఎక్కడెక్కడ వ్యాపించింది అనేది ఒకేసారి తెలిసిపోతుంది. పెట్ సీటీతో పోలిస్తే డిజిటల్ పెట్ ఎంఆర్లో రేడియేషన్ ప్రభావం 85 శాతం తక్కువ. గతంలో పెట్ సీటీ చేసుకుంటే కనుక, రేడియేషన్ భయంతో మూడు రోజుల వరకు చిన్నపిల్లల దగ్గరికి వెళ్లనిచ్చేవారు కాదు. డిజిటల్ పెట్ ఎంఆర్తో ఆ ఇబ్బంది లేదు. న్యూరో, లివర్ తదితర సున్నిత శస్త్రచికిత్సల విషయంలోనూ డిజిటల్ పెట్-ఎంఆర్ ఎంతగానో ఉపయోగపడుతుంది.
లిక్విడ్ బయాప్సి
క్యాన్సర్ నిర్ధారణలో అత్యాధునిక పద్ధతి.. లిక్విడ్ బయాప్సి. రక్త పరీక్ష ద్వారా క్యాన్సర్ వ్యాధిని కనిపెట్టడం దీని ప్రత్యేకత. ఈ విధానంలో రోగి నుంచి 10 మిల్లీ లీటర్ల రక్తాన్ని తీసుకుని అందులో ఉండే సర్క్యులేటింగ్ ట్యూమర్ సెల్స్ను గుర్తిస్తారు. అనంతరం అవి ఏరకమైన క్యాన్సర్ సెల్స్ అనేది నిర్ధారిస్తారు. అంతే కాకుండా, రక్తంలో సర్క్యులేటింగ్ ట్యూమర్ ఫ్రీ డీఎన్ఏ కూడా ఉంటుంది. ఈ సర్క్యులేటింగ్ ట్యూమర్ సెల్స్ను ఇన్ విట్రో(ల్యాబ్లో పెంచడం)చేసి ఏ రకమైన యాంటీ నియోప్లాస్టిక్ ఏజెంట్కు లొంగుతుందో తెలుసుకోవచ్చు. దీంతో పాటు, సర్క్యులేటింగ్ ట్యూమర్ ఫ్రీ డీఎన్ఏను కాంప్రహెన్సివ్ జీనోమిక్ ప్రొఫైలింగ్ కూడా చేయవచ్చు. మనిషి శరీరంలో 22 వేల ప్రొటాన్ కోడింగ్ జీన్స్, అంతే మొత్తంలో నాన్ ప్రొటాన్ కోడింగ్ జీన్స్ ఉంటాయి. ఈ ప్రొటాన్ కోడింగ్ జీన్స్లో 500 నుంచి 600 అంకో జీన్స్.. అంటే క్యాన్సర్ కారక జన్యువులు ఉంటాయని గుర్తిస్తారు. ఈ క్యాన్సర్ కారక జన్యువుల్లో జరిగే మ్యుటేషన్స్ వల్లనే క్యాన్సర్ వస్తుందని శాస్త్రవేత్తల బలమైన నమ్మకం. ఈ విధంగా 10 మిల్లీలీటర్ల రక్తం నుంచి సర్యులేటింగ్ ట్యూమర్ ఫ్రీ డీఎన్ఏను తీసుకుని, దానిని కాంప్రహెన్సివ్ జీనోమిక్ ప్రొఫైలింగ్ చేస్తే.. ఏరకమైన మ్యుటేషన్ వల్ల ఫలానా క్యాన్సర్ వస్తుందో తెలుస్తుంది. ఆ మ్యుటేషన్ లక్ష్యంగానే మందులు వాడవచ్చు. వ్యాధి ఏ దశలో ఉన్నదీ తెలుసుకోవచ్చు.
చికిత్సా విధానాలు
ప్రస్తుతానికి సర్జరీ, కీమో, రేడియో థెరపీ మొదలైన క్యాన్సర్ చికిత్సలు అందుబాటులో ఉన్నాయి. వీటితోపాటు టార్గెటెడ్ థెరపీ, జీనోమ్ సీక్వెన్సింగ్ థెరపీ మొదలైన ఆధునిక పద్ధతుల పట్ల చైతన్యం పెరుగుతున్నది. ఇప్పుడు వాటికి మించిన అత్యాధునిక పద్ధతులు రోగి ముంగిటకు వస్తున్నాయి.
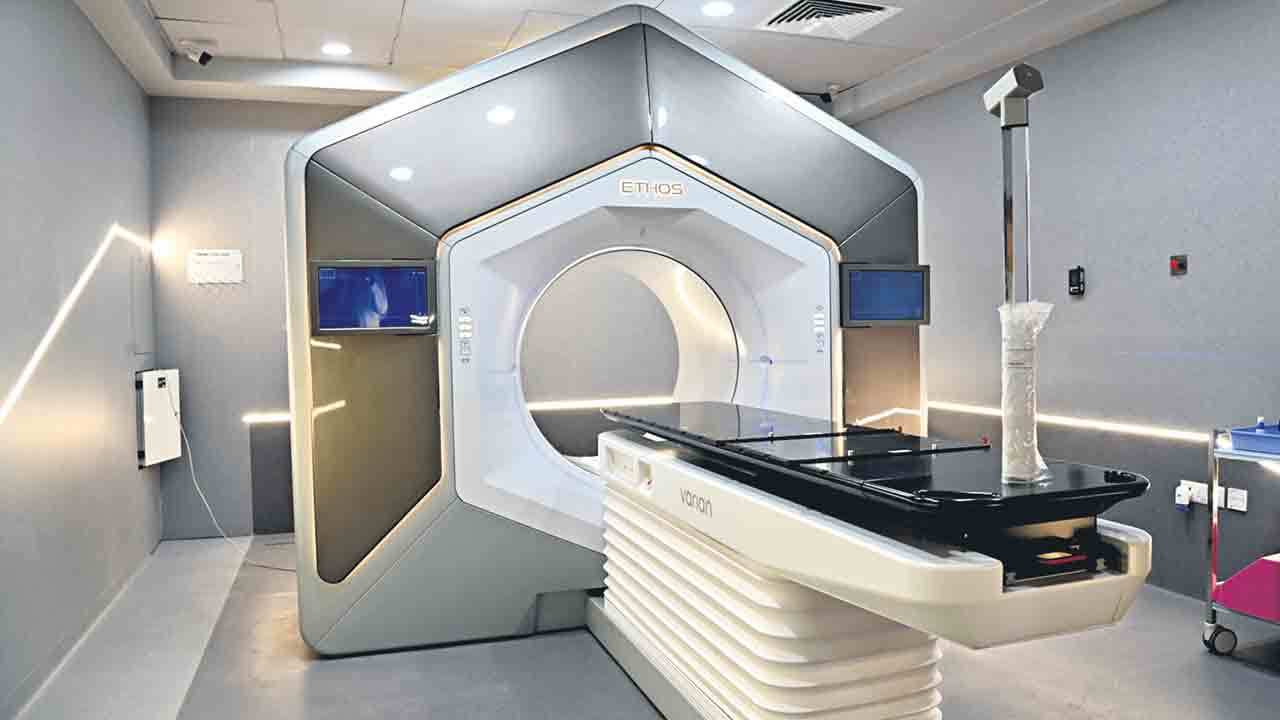
ఇథోస్ పద్ధతి
ఇథోస్ అనే యంత్రం ఆర్టిఫీషియల్ ఇంటెలిజెన్స్ సాయంతో పనిచేస్తుంది. ఈ చికిత్సా పద్ధతిలో ఇథోస్ యంత్రం చికిత్స సమయంలోనే.. రోగిపై ఆ వైద్యం ప్రభావాన్ని గమనిస్తుంది. అవసరమైతే ట్రీట్మెంట్ ప్లాన్ మార్చేస్తుంది. అంతకంటే సమర్థవంతమైన చికిత్సను సిఫారసు చేస్తుంది. రేడియేషన్ చికిత్స అందించే పరికరానికే రోగ నిర్ధారణ సాంకేతిక పరిజ్ఞానాన్ని జోడించడం ఇక్కడి ప్రత్యేకత. దీనికి హై డెఫినేషన్ సీటీస్కాన్ సామర్థ్యమూ ఉంటుంది. కోన్బీమ్ సీటీ కూడా అలాంటిదే. అప్పటికప్పుడు చూసి, గమనించి, ఆలోచించి క్షణాల్లోనే ట్రీట్మెంట్ ప్లాన్ మార్చేసి, క్యాన్సర్ కారకంపై దాడికి సమాయత్తం చేసే సత్తా ఈ యంత్రానికి ఉంటుంది. ఉదాహరణకు.. వైద్యులు బ్రెయిన్ ట్యూమర్ చికిత్సకు ప్లాన్ చేసినప్పుడు.. ట్యూమర్ పరిమాణం 5 సెం.మీలు ఉంటుంది.
చికిత్స సమయానికి.. ఆ పరిమాణం 4.1 సెం.మీలకు తగ్గుతుంది. అప్పుడు, ట్యూమర్ సైజును గమనించి మరీ ఇథోస్ యంత్రం వెంటనే తగ్గిపోయిన 4.1 సెంమీలకు మాత్రమే రేడియేషన్ ఇస్తుంది. అదే దీని ప్రత్యేకత. అదే ఇతర పద్ధతిలో అయితే చికిత్స ప్రణాళిక సమయంలో ఉన్న 5 సెం.మీల మేరకే రేడియేషన్ ఇవ్వడం జరుగుతుంది. ట్యూమర్ లేని ప్రదేశంలో రేడియేషన్ ఇస్తే దుష్ప్రభావాలు తప్పవు. ఇక్కడ ఆ ఇబ్బంది ఉండదు. మరో వెసులుబాటు కూడా ఉంది. సిబ్బంది అవసరం, ప్రమేయం తగ్గుతుంది. దీంతో చికిత్సా సమయంలో చిన్నాపెద్దా పొరపాట్లను నివారించవచ్చు. తక్కువ సమయంలో చికిత్స పూర్తికావడం వల్ల రోగి త్వరగా కోలుకుంటాడు. కొత్త జీవితాన్ని ప్రారంభిస్తారు. నిజానికి, క్యాన్సర్ పట్ల అప్రమత్తత, క్యాన్సర్ను ఎదిరించే ఆత్మవిశ్వాసం.. సాంకేతికతకు తోడైతే తిరుగే ఉండదు.
థెరనోస్టిక్ చికిత్సా పద్ధతి
రేడియో యాక్టివ్ ఐసోటోప్స్ సాయంతో చికిత్స చేయడమే.. థెరనోస్టిక్స్ చికిత్సా పద్ధతి. ఇందులో లుటీషియం థెరపీ, ఆక్టీనియం థెరపీ, అయోడిన్ థెరపీ, సమేరియం థెరపీ వంటి ఆధునిక చికిత్సలు అందిస్తారు. ఐసోటోప్స్ను ఒక నిర్ణీత మోతాదులో చికిత్స కోసం వినియోగిస్తారు. థైరాయిడ్ క్యాన్సర్, ప్రొస్టేట్ క్యాన్సర్లకు ఈ పద్ధతిలో చికిత్స చేస్తారు. ఫలితాలు సంతృప్తికరంగా ఉంటున్నాయి.
సైబర్ నైఫ్
ఈ పద్ధతిలో రేడియో తరంగాలతో వైద్యం అందిస్తారు. ముఖ్యంగా మెదడులోని అతి సున్నితమైన కణాలకు ఈ పద్ధతి ద్వారా చికిత్స చేస్తారు. సైబర్ నైఫ్ పరికరం అన్ని కోణాల్లో తిరుగుతుంది. ఈ విధానంలో దుష్ప్రభావాలు ఉండవు. అతి సూక్ష్మమైన క్యాన్సర్ కణాలను కూడా తొలగించవచ్చు. బెనైన్ ట్యూమర్స్, మాలిగ్నంట్ క్యాన్సర్ కారకాలకు సైతం చికిత్స చేయవచ్చు.
…?మహేశ్వర్రావు బండారి